
Лечение пиелонефрита
Пиелонефрит (воспаление почек) - часто встречающееся неспецифическое инфекционное заболевание, развивающееся в результате непосредственного попадания микробов в полостные системы и ткань почек. Заболевание встречается очень часто как в острой, так и в хронической форме, которая без соответствующего лечения может привести к развитию почечной недостаточности.
Пиелонефрит бывает одно- или двусторонним, первичным и вторичным - в результате почечнокаменной болезни, туберкулеза почек и других заболеваний.
Острый пиелонефрит чаще встречается в возрасте около 40 лет, но нередко и у детей 2—3 лет, особенно у девочек, что, объясняется их анатомо-физиологическими особенностями.
Часто встречается у беременных.
Факторами способствующими развитию воспалению почек у мужчин, могут служить заболевания простаты (простатит, доброкачественная гиперплазия простаты и др.). Правая почка, располагается в норме ниже левой, что тоже способствует застою в ней мочи, особенно при наличии нефроптоза.
Острый пиелонефрит
Острый пиелонефрит развивается при гриппе, фурункулезе, хроническом тонзиллите, остеомиелите, инфекционных заболеваниях, сепсисе и т.д. Внедрение микроорганизмов происходит гематогенным и нисходящим путем, через мочеточник (восходящий путь) и лимфатическую систему. Нисходящий путь наблюдается при инфекционных заболеваниях, восходящий связан с проникновением патогенной микрофлоры из мочевого пузыря через мочеточники в лоханки и паренхиму почки. Это наблюдается при затруднениях оттока мочи у больных с врожденными аномалиями мочевого тракта, сужениями, камнями, новообразованиями в мочеточниках и прямой кишке. Лимфатический путь развития пиелонефрита характерен для заболеваний кишечника, что связано с большим количеством анастомозов между лимфатическими путями толстого кишечника с аппендиксом и мочеточников, это повышает вероятность попадания кишечных палочек в почечные лоханки.
При этом важнейшее значение имеет патогенность бактериальной флоры и состояние иммунитета организма. Большую роль играют и нарушения нервной регуляции функции мочевого пузыря, наблюдающиеся особенно часто при поражении спинного мозга, сахарном диабете.
При остром пиелонефрите размеры почек немного увеличиваются, что связано с их отеком. Лоханки часто заполнены воспалительным экссудатом, слизистая оболочка их гиперемирована, разрыхлена; в стенках лоханки отмечается лимфатическая инфильтрация и возможно появление некротических участков. Иногда наблюдаются множественные абсцессы, как в корковом, так и в мозговом веществе почек. В канальцах и соединительной (интерстициальной) ткани почек скапливаются бактерии.
Основные проявления и механизмы развития острого пиелонефрита
Заболевание обычно начинается с озноба и повышения температуры до 40° и более. Температура имеет колеблющийся или постоянный характер. Больные жалуются на головную боль, сердцебиение, одышку, тошноту, рвоту, учащенное мочеиспускание, ноющие боли в области поясницы, связанные с растяжением воспалительным инфильтратом почечной лоханки и усиливающиеся при ходьбе, движении, поколачивании области почек (симптом Пастернацкого). Острый пиелонефрит сопровождается нейтрофильным лейкоцитозом и ускорением СОЭ.
Наиболее характерными признаками являются пиурия (наличие гноя в моче), микрогематурия и макрогематурия, особенно в случаях присоединения цистита. Появление белка в моче (обычно меньше 1%о) вызвано пиурией. Для острого пиелонефрита нехарактерны отеки, гипертония.
Нарушение функции почечных канальцев вызвано отеком и клеточной инфильтрацией паренхимы почек, приводящими к сдавлению канальцевого эпителия и повреждению питающих его кровеносных сосудов. Снижается обратное всасывание (реабсорбция) воды и удельный вес мочи. При затяжном течении заболевания наблюдается снижение фильтрационной способности почечных структур, обусловливающее нарастание остаточного азота крови и развитие уремии (повышение уровня азотистых шлаков).
В ряде случаев острое воспаление почек характеризуется нерезко выраженными клиническими симптомами, особенно у беременных. При этом дизурические явления, лихорадка, боли в пояснице и выраженная пиурия отсутствуют.
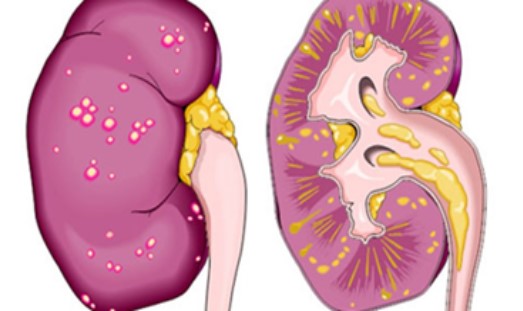
Диагноз устанавливают на основании результатов анализа мочи с подсчетом числа лейкоцитов в осадке и бактериологического исследования. В отличие от других заболеваний почек (например, гломерулонефрита) для пиелонефрита характерно преобладание в моче лейкоцитов и белка. Поэтому при подозрении на острый пиелонефрит сдают общий анализ крови и мочи, анализ мочи по Нечипоренко и Зимницкому, проводят ультразвуковое исследование и по показаниям – экскреторную пиелографию.
Особая форма пиелонефрита — папиллярный некроз наблюдается у пожилых женщин, страдающих сахарным диабетом. Эта форма характеризуется внезапным началом с выраженной лихорадкой, гематурией и септическим состоянием, а также почечной коликой, вызванной закупоркой мочевых путей отторгшимися некротизированными кусочками почечной ткани (почечными сосочками).
Прогноз
Своевременное и интенсивное лечение острого пиелонефрита заканчивается полным выздоровлением через одну - две недели, но в части случаев заболевание все же переходит в хроническую форму. Летальные исходы наблюдаются очень редко у маленьких детей или при тяжелых септических состояниях, а также у пациентов с иммунодефицитными состояниями.Профилактика пиелонефрита
Профилактика заключается в борьбе с инфекционными процессами в организме и предупреждении развития препятствий к оттоку мочи. Большое значение имеет санация полости рта, зева, придаточных полостей носа, интенсивное лечение воспалительных процессов в мочевых путях, половой сфере. В профилактике пиелонефрита у женщин большое значение приобретает соблюдение специальных гигиенических мероприятий, особенно во время беременности.Лечение острого пиелонефрита
Больным назначают постельный режим, антибиотики широкого спектра действия, при колибациллярной флоре мочи — левомицетин, а также сульфаниламиды (например, уросульфан), препараты оксихинолинового ряда (например, 5-НОК), нитрофурановые (например, фурадонин). Дополнительно проводят симптоматическую терапию (спазмолитиками, жаропонижающими препаратами и т.д.). Диета должна состоять из молочно-растительных продуктов. Запрещается употребление острой и раздражающей пищи. Рекомендуется обильное питье, чай с лимоном, боржом, Ессентуки № 4 (при кислой моче) и смирновская вода (при щелочной моче).Хронический пиелонефрит
Хронический пиелонефрит возникает как следствие нелеченого острого пиелонефрита, а также заболеваний, связанных с нарушением оттока мочи (сужение мочевыводящих путей, почечнокаменная болезнь), и воспалительных заболеваний мочевого пузыря, уретры, предстательной железы и женской половой сферы. Из мочи больных высевают чаще всего кишечную палочку, стрептококк, протей, гонококк и другие микроорганизмы.
Хронический пиелонефрит представляет собой воспаление межуточной ткани почек с повреждением слизистой оболочки лоханок; в дальнейшем поражаются кровеносные сосуды и почечная паренхима. Почки при этом постепенно уменьшаются в размерах, контуры их становятся бугристыми, в терминальной стадии отмечается сморщивание почек с последующим развитием некроза – возникает так называемая «немая», нефункционирующая почка. При отсутствии сморщивания развивается воспалительная инфильтрация интерстициальной ткани преимущественно в канальцах почек. Для хронического воспаления почек характерны атрофия почечных канальцев, появление в моче особых субклеточных структур - коллоидных цилиндров, в ряде случаев некроз лоханок, инфильтрация и развитие соединительной ткани в почечной капсуле.
Клиническая картина хронического пиелонефрита
Различают следующие формы хронического пиелонефрита:- латентную;
- рецидивирующую;
- цистопиелитическую;
- пиелонефритическую сморщенную почку.
Латентная форма возникает после острого пиелита и в самом начале заболевания протекает скрыто. Вне обострения для данной формы не характерны типичные признаки пиелита, то есть лихорадка, лейкоцитоз, ускоренная СОЭ; имеется лишь альбуминурия в пределах 1%о, небольшая гематурия и цилиндрурия. Наиболее характерный признак латентной формы пиелонефрита — пиурия, которая может отсутствовать, если процесс локализуется в паренхиме почки. Латентная форма в большинстве случаев сопровождается нарушением функции почек. Снижение их концентрационной способности обнаруживается при пробе на сухоедение, а затем проявляется выраженной полиурией с понижением удельного веса мочи. Часто признаком латентного пиелонефрита является артериальная гипертония, в возникновении которой основная роль принадлежит ишемическому фактору — нарушению почечного кровообращения. Иногда гипертония приобретает злокачественное течение.
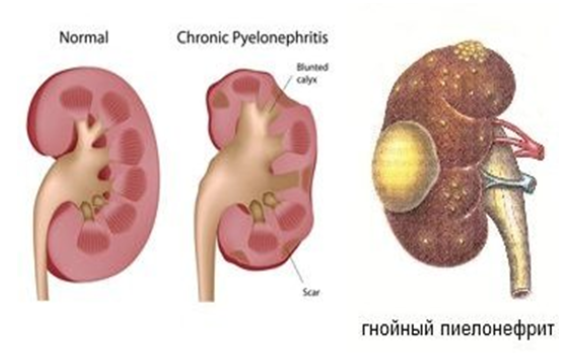
Рецидивирующая форма характеризуется периодическими обострениями, сопровождающимися клинической картиной, типичной для острого пиелонефрита. В период между обострениями признаки заболевания выражены слабо.
Цистопиелитическая форма хронического пиелонефрита протекает с периодическими обострениями, дизурическими явлениями, болями в пояснице, лихорадкой, лейкоцитозом и, главное, пиурией и альбуминурией. В этом случае обычно возникает почечная недостаточность с развитием гипертонии и азотемии.
В некоторых случаях пиелонефрит по клиническому течению напоминает сморщенную почку при гипертонической болезни и хроническом нефрите. Почечная недостаточность при хроническом пиелонефрите имеет ряд особенностей. Характерно неравномерное поражение почек - нередко процесс локализован лишь в одной из них. Часто первоначально снижается реабсорбция в канальцах почек, концентрационная способность почек нарушается очень рано, но почечная недостаточность развивается медленно. Гипертония чаще обнаруживается при двустороннем пиелонефрите, но может возникнуть и при одностороннем поражении почек. Развитие гипертонии сопровождается характерными признаками: головной болью, изменением глазного дна, гипертрофией левого желудочка и др. Отеки встречаются редко и в основном связаны с развитием сердечно-сосудистой недостаточности.
Хронический пиелонефрит обычно протекает длительно – 10-20 лет и более. При одностороннем поражении недостаточность функции пораженной почки может быть компенсирована функцией другой почки.
Прогноз при хроническом пиелонефрите
В последние годы он стал более благоприятным в связи с применением эффективной терапии (антибиотики, химиопрепараты, гемодиализ и т.д.), предотвращающей развитие почечной недостаточности. Больные длительное время трудоспособны. Трудоспособность ограничена при высокой гипертонии, а при злокачественной ее форме больные нетрудоспособны. Смерть при хроническом пиелонефрите наступает чаще от уремии, реже от сердечной недостаточности и мозговых явлений, связанных с гипертонией.Диагностика хронического пиелонефрита
Хронический пиелонефрит распознается на основании перечисленных выше клинических признаков, а также исследования анализа мочи по методу Каковского—Аддиса, прижизненной биопсии почек, при ультразвуковом и рентгенологическом исследовании (экскреторная урография, компьютерная томография с контрастированием и ангиография), при радиоизотопном исследовании почек (сцинтиграфия), магнитнорезонансной томографии.
Диагностика латентной формы хронического пиелонефрита, протекающей с артериальной гипертонией и без нее, затруднительна. Она облегчается указанием на перенесенный острый нефрит, приступ почечной колики и другие заболевания мочевого тракта. Для диагностики имеет значение наличие в моче бактерий.
Лечение хронического пиелонефрита
Лечение обострения хронического пиелонефрита проводят так же, как и острого с назначением постельного режима, соответствующей диеты, назначения антибактериальных препаратов и симптоматической терапии. В случаях развития хронической почечной недостаточности проводят гемодиализ, трансплантацию почки.
В период ремиссии проводят физиотерапевтическое лечение, фитотерапию, назначают санаторно-курортное и бальнеологическое лечение, а также при частых обострениях проводят профилактическую антирецидивную терапию. Всем пациентам рекомендуется избегать переохлаждений, переутомлений и практически пожизненно придерживаться специальной диеты (5-й стол по Певзнеру), исключающей употребление соленых, острых продуктов, специй, консервантов.